Herr Heuschmid, wie wichtig ist es, dass Frauen ab 50 an dem bundesweiten Mammografie-Screening-Programm teilnehmen, bei dem man automatisch informiert wird, sobald wieder eine Untersuchung ansteht?
Martin Heuschmid: Ich kann nur sagen, nutzen Sie die Früherkennung, um früh Einfluss nehmen zu können auf eine mögliche Tumorerkrankung. Jede achte Frau erkrankt statistisch gesehen an Brustkrebs. Die Frage ist, gehöre ich zu den sieben oder bin ich die achte? Das wissen wir vorher nicht. Was ich immer wieder höre, ist die Angst, dass durch die Mammografie Tumore ausgelöst werden könnten. Doch diese Angst ist unbegründet. Die Wahrscheinlichkeit, dass durch die heutigen niedrig dosierten Röntgenstrahlen und modernen Geräte bei der Mammografie Krebs ausgelöst wird, wird bei nahezu Null gesehen. Als sicher gilt, dass der diagnostische Nutzen der Mammografie überwiegt. Auch durch die kurzzeitige Kompression der Brust bei der Aufnahme, haben Frauen Angst, dass so ein Tumor ausgelöst wird. Auch das wurde untersucht und ist nicht der Fall.
Die Radiologie am Ravensburger St. Elisabethen-Klinikum testet als bundesweit erste Einrichtung eine neue Künstliche-Intelligenz-Software (KI) zur Brustkrebs-Diagnostik. Wie kam es dazu?
Heuschmid: Bereits seit zwei Jahren wird jedes Knochen-Röntgen bei uns von der KI der französischen Firma Gleamer mitbefundet. Die Gleamer-Deutschlandvertriebschefin fragte an, ob wir als erste Klinik in Deutschland die KI bei der Mammografie nutzen möchten.
Wie läuft die Diagnose mit der KI ab?
Heuschmid: Jede Mammografie, die in Ravensburg oder Wangen durchgeführt wird, wird in einer Cloud befundet. Die Aufnahmen werden in unser Bildarchiv geschickt und dann anonymisiert in der Cloud durch die KI bewertet. Innerhalb von fünf Minuten ist das Bild mit dem Ergebnis bei uns im System. Rufe ich die Bilder auf, kann ich zusätzlich auf die Ergebnisse der KI zugreifen.
Wie haben Sie bisher diagnostiziert?
Heuschmid: Bei der Mammografie gibt es in Deutschland die S3-Leitlinien-Empfehlung. Diese sieht vor, dass jede Mammografie von zwei Fachärzten unabhängig voneinander begutachtet wird. Schaue ich mir als Chefarzt die Aufnahmen an, muss unabhängig von mir ein zweiter Facharzt diese Bilder anschauen. Kommen wir zum selben Ergebnis, gebe ich das Bild frei.
Und was ändert sich durch die KI?
Heuschmid: Mein bisheriges Vorgehen ändert sich dadurch nicht. Die KI schaut sich jedes Einzelbild wie ein dritter Facharzt an und graduiert die potenziellen Auffälligkeiten in einen niedrig-, mittel- oder hochgradig auffallenden Befund. Die KI macht einen Rahmen um diesen Befund, der entsprechend farbig codiert ist in niedrig-, mittel- oder hochwahrscheinlich, dass es etwas Bösartiges ist. Das wird mir angezeigt.
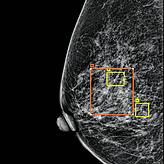
Was bedeutet niedrig-, mittel- und hochgradig in der Folge, wie Sie weiter vorgehen?
Heuschmid: Die KI hat verschiedene Mustererkennungen. Mikrokalk zum Beispiel könnte ein Zeichen für ein nichtinvasives Frühkarzinom sein. Als Radiologe muss ich jede Brustbildgebung nach der internationalen BIRADS-Klassifikation einordnen. Jeder Befund hat danach eine Klassifikation von 0 bis 6.
Sechs ist das histologisch gesicherte Karzinom, 5 ist hochverdächtiger Befund, 4 ist verdächtiger Befund, eine Abklärung wird empfohlen, 3 heißt zu 97 Prozent wahrscheinlich gutartig, aber kürzere Verlaufskontrolle, zum Beispiel innerhalb von sechs Monaten. 2 bedeutet, es ist ein Befund zu sehen, der aber gutartig ist, BIRADS 1 ist unauffällig und 0 ist ein Befund, den ich nicht klassifizieren kann. Da brauche ich mehr Informationen.
Wann kommt die KI zum Einsatz – vor, während oder nachdem Sie Ihren Befund erstellt haben? Die Entscheidung der KI könnte ja den eigenen Befund beeinflussen.
Heuschmid: Jeder muss für sich entscheiden, wie er die KI einsetzt. Ich empfehle immer, und so mache ich es selbst auch, als erstes – ohne Kenntnis des KI-Befunds – auf die Bilder zu schauen. Ich gleiche dann meine gewonnene Erkenntnis mit der KI ab.
Das heißt, die KI markiert auch Stellen, die gutartig sind?
Heuschmid: Ja. Zu den häufigsten gutartigen Tumoren in der Brust gehören Fibroadenome. Das sind Weichteiltumore der Brust, die oft in der Mammografie zu sehen, aber eben gutartig sind. Die KI würde in diesem Fall eine mittlere Wahrscheinlichkeit anzeigen, einen auffallenden Befund.
Die KI erkennt das zwar zu Recht, aber als Arzt weiß ich zum Beispiel bei der Patientin, dass man denselben Befund vor vier Jahren schon einmal erkannt hat. Damals hat man mittels einer Biopsie eine Gewebeprobe entnommen, den Tumor erkannt und als gutartig eingestuft.
Kann die KI besser analysieren als das menschliche Auge?
Heuschmid: Nein, derzeit wird die KI als nahezu gleichwertig gesehen. Wobei die KI natürlich schneller dazulernt, weil sie sich auf einer höheren Datenbasis immer wieder aktualisiert. Die KI lernt aber nur dann wirklich gut dazu, wenn sie immer wieder mit bestätigten Befunden trainiert wird.
Können Sie das am Beispiel einer Patientin deutlich machen?
Heuschmid: Wir hatten jetzt eine 70-jährige Patientin, die vor drei Jahren ihre letzte Mammografie hatte. Sie hatte neue Mikrokalk-Strukturen, die ich im Ultraschall nicht gesehen hätte. Da hat die KI super angesprochen. Sie hat lineare Strukturen, ausfallenden Mikrokalk erkannt. Unabhängig von der KI habe ich das genauso gesehen, auch der Zweitbefunder.
Wir haben der Patientin eine Biopsie empfohlen. Nur so lässt sich feststellen, ob es bösartige Mikroverkalkungen sind. Sie hat das rasch machen lassen, und der Verdacht hat sich bestätigt: es handelte sich um ein nichtinvasives Mammakarzinom der Stufe B5. Die Patientin wurde in einem sehr frühen Krankheitsstadium erkannt und übersteht die Tumorerkrankung durch eine OP und eine anschließende Bestrahlung.
Wie oft empfehlen Sie eine Mammografie?
Heuschmid: Ab 50 alle zwei Jahre. Bei Hochrisikogruppen können die Intervalle kürzer sein. Die Kombination aus Mammografie und Ultraschall ist nach Leitlinie die beste Vorsorge. Zumal die Mammografie zum Beispiel bei dichtem Drüsenmuster im Vergleich zum Ultraschall nur eine reduzierte Aussagekraft hat.
Haben Sie es erlebt, dass Sie Auffälligkeiten nicht gesehen haben, die KI aber schon?
Heuschmid: Bislang haben wir eine hohe Übereinstimmung. Es gibt manchmal Dinge, in denen ich den Befund anders werte, weil ich aufgrund der Krankengeschichte der Patientin zu einer anderen Einschätzung komme. Die KI kann die Radiologen noch nicht ersetzen: Einen abschließenden Befund muss momentan noch der Radiologe erstellen.
Nachdem wir die KI jetzt über sechs Wochen testen, kann ich sagen: Sie erkennt Muster sehr gut, zeigt aber zuweilen manches übersensitiv an. Ich habe es noch nicht erlebt, dass die KI gesagt hat, da ist was, was ich selbst nicht gesehen hätte. Das wird irgendwann kommen. In einem solchen Fall würde ich dem durch die KI angezeigten Befund nachgehen und bewerten. Zur Zeit ist die KI auf dem Standard eines Facharztes, der von 100 Mammografien auch nicht alle 100 Prozent richtig befundet, aber mit hoher Wahrscheinlichkeit.
Wie nehmen die Patientinnen das auf?
Sehr positiv. Sie sehen die KI als zusätzliche Einschätzung, wie eine dritte Meinung.







